Egzema skóry to jedno z częstych schorzeń dermatologicznych, które obejmuje szerokie spektrum stanów zapalnych skóry o różnym podłożu i przebiegu. Termin ten często bywa stosowany zamiennie z atopowym zapaleniem skóry lub wypryskiem, choć w rzeczywistości odnosi się do całej grupy chorób cechujących się podobnymi objawami – świądem, suchością i zaczerwienieniem skóry. Czym tak naprawdę jest egzema, od czego powstaje i jak przebiega jej leczenie?
Egzema skóry – czym jest, jak ją rozpoznać i skutecznie leczyć? Kompletny przewodnik

Co to jest egzema skóry i jakie są jej rodzaje?
Egzema skóry, określana także jako wyprysk, to przewlekła lub nawrotowa dermatoza zapalna, której istotą jest nieprawidłowa reakcja układu odpornościowego oraz zaburzenie funkcji bariery hydrolipidowej naskórka. Skóra traci zdolność do skutecznej ochrony przed czynnikami zewnętrznymi i nadmiernie reaguje na bodźce, które u osób zdrowych nie wywołują objawów.
Sam termin „egzema” obejmuje szerokie spektrum schorzeń o podobnym obrazie klinicznym, różniących się przyczyną i mechanizmem powstawania. Podstawowy podział wyróżnia egzemę endogenną, wynikającą z predyspozycji organizmu, oraz egzogenną (wyprysk kontaktowy) wywołaną przez czynniki zewnętrzne.
Egzema atopowa a kontaktowa
Egzema atopowa ma charakter endogenny i jest silnie związana z predyspozycjami genetycznymi oraz nadreaktywnością układu immunologicznego. W jej przebiegu dochodzi do nadmiernej produkcji cytokin prozapalnych oraz osłabienia bariery hydrolipidowej. To z kolei umożliwia alergenom łatwiejsze przenikanie i może skutkować nasilonym stanem zapalnym.
Egzema kontaktowa jest reakcją egzogenną. Rozwija się w wyniku bezpośredniego kontaktu skóry z substancją drażniącą lub uczulającą. Mogą być to na przykład detergenty, metale czy składniki kosmetyków. Duże znaczenie ma tu czynnik środowiskowy, a eliminacja źródła podrażnienia często prowadzi do ustąpienia objawów.
Inne postacie egzemy – pieniążkowata i łojotokowa
Egzema pieniążkowa wyróżnia się obecnością wyraźnie odgraniczonych okrągłych ognisk zapalnych kształtem przypominających monety. Zmiany te często pojawiają się na kończynach i mogą być szczególnie uporczywe ze względu na tendencję do przewlekłego przebiegu.
Egzema łojotokowa natomiast wiąże się z nadmierną aktywnością gruczołów łojowych oraz zaburzeniami mikrobiomu skóry, zwłaszcza obecnością drożdżaków z rodzaju Malassezia. Występuje głównie na skórze głowy, twarzy i okolicach mostka. Objawia się zaczerwienieniem oraz złuszczaniem naskórka.
Może zainteresuje Cię...
Przyczyny powstawania egzemy – od genetyki po środowisko
Od czego powstaje egzema? Przyczyny wyprysku leżą w nieprawidłowej odpowiedzi układu immunologicznego. Nadmierna produkcja cytokin prozapalnych sprawia, że organizm reaguje zbyt intensywnie na bodźce środowiskowe. Jednocześnie dochodzi do zaburzeń w strukturze naskórka oraz niedoborów lipidów i ceramidów. Skutkuje to zwiększoną przepuszczalnością skóry i łatwiejszym przenikaniem alergenów oraz drobnoustrojów. Namnażaniu patogenów i podtrzymywaniu stanu zapalnego sprzyjają zaburzenia mikrobiomu skóry.
Czy egzema jest zaraźliwa?
Egzema nie jest chorobą zakaźną i nie przenosi się poprzez bezpośredni kontakt, dotyk czy korzystanie ze wspólnych przedmiotów. Mimo że zmiany skórne mogą wyglądać niepokojąco, obejmować zaczerwienienie, pęcherzyki czy sączące się ogniska zapalne, ich źródłem nie są patogeny zdolne do przenoszenia się między ludźmi.
Czynniki środowiskowe i stres
Do najważniejszych czynników środowiskowych, które na co dzień oddziałują na naszą skórę, należą detergenty, środki czystości, kosmetyki na bazie alkoholu oraz silne substancje zapachowe, ale także twarda woda, niskie temperatury czy zanieczyszczenia powietrza. Tego rodzaju substancje i czynniki mogą uszkadzać płaszcz lipidowy skóry, prowadzić do jej przesuszania i zwiększonej podatności na podrażnienia.
Istotnym, choć nierzadko bagatelizowanym, czynnikiem jest także stres, który poprzez tzw. oś mózg-skóra wpływa na funkcjonowanie układu odpornościowego i może nasilać stan zapalny. Przewlekłe napięcie psychiczne sprzyja zaostrzeniom choroby oraz utrudnia proces regeneracji skóry.
Egzema a atopowe zapalenie skóry – czym się różnią?
Egzema to szerokie pojęcie obejmujące różne zapalne choroby skóry, natomiast atopowe zapalenie skóry (AZS) jest jedną z jej najczęstszych, przewlekłych postaci o podłożu genetyczno-immunologicznym. Terminy te, choć niekiedy używane zamiennie, nie są tożsame.
Najczęstsze objawy egzemy – jak wygląda chora skóra?
Wygląd egzemy skóry zmienia się w zależności od fazy choroby. W początkowym etapie dominują objawy zapalne. Może pojawić się rumień lub obrzęk, które z czasem mogą przechodzić w bardziej zaawansowane zmiany skórne. W fazie ostrej typowe są drobne pęcherzyki wypełnione płynem surowiczym, które łatwo pękają, przez co mogą prowadzić do powstawania sączących się nadżerek. W fazie podostrej możemy zaobserwować stopniowe wysychanie zmian i tworzenie się strupów, natomiast w przewlekłej dochodzi do lichenizacji, czyli zliszajowacenia naskórka. Skóra staje się pogrubiała, szorstka i bardziej podatna na pęknięcia.
Świąd i zaczerwienienie – pierwsze sygnały
Jednym z najwcześniejszych i najbardziej dokuczliwych objawów egzemy jest intensywny świąd, który często pojawia się jeszcze przed widocznymi zmianami skórnymi. Swędzenie często nasila się w godzinach wieczornych i nocnych i niekiedy wywołuje problemy ze snem. Towarzyszy mu zaczerwienienie skóry wynikające z rozszerzania się naczyń krwionośnych i rozwijającego się stanu zapalnego. Drapanie, choć przynosi ulgę, z reguły prowadzi do uszkodzeń mechanicznych naskórka. Może zatem pogłębiać stan zapalny i zwiększać ryzyko nadkażeń bakteryjnych. Dlatego tak ważne jest, aby w przypadku dzieci pamiętać o konieczności regularnego obcinania paznokci.
Pęcherzyki, grudki i wysięki
To zmiany, które pojawiają się w bardziej zaawansowanej fazie egzemy – fazie ostrej. Pękanie pęcherzyków wypełnionych płynem surowiczym prowadzi do powstawania wilgotnych, sączących się powierzchni, które z czasem pokrywają się strupami. Ten etap choroby może być szczególnie uciążliwy, ponieważ skóra staje się nie tylko swędząca, lecz także bolesna i podatna na infekcje. W miarę postępowania procesu zapalnego zmiany mogą się rozprzestrzeniać i zlewać w większe ogniska.
Nasza rekomendacja
Lokalizacja zmian a wiek pacjenta
Rozmieszczenie zmian skórnych w dużej mierze zależy od wieku pacjenta i etapu rozwoju skóry oraz układu odpornościowego. U niemowląt i małych dzieci zmiany najczęściej pojawiają się na twarzy, szczególnie na policzkach, jak również na skórze głowy i tułowia. Skóra w tym okresie życia jest cienka, niedojrzała i bardziej podatna na utratę wody. To zaś sprzyja szybkiemu rozwojowi stanu zapalnego.
W kolejnych latach życia lokalizacja zmian stopniowo się zmienia. U starszych dzieci i młodzieży egzema skóry częściej obejmuje zgięcia łokciowe i kolanowe (egzema pod kolanami), szyję oraz nadgarstki.
U dorosłych natomiast dominują zmiany na powierzchniach narażonych na kontakt z czynnikami drażniącymi i w miejscach, w których skóra jest cieńsza.
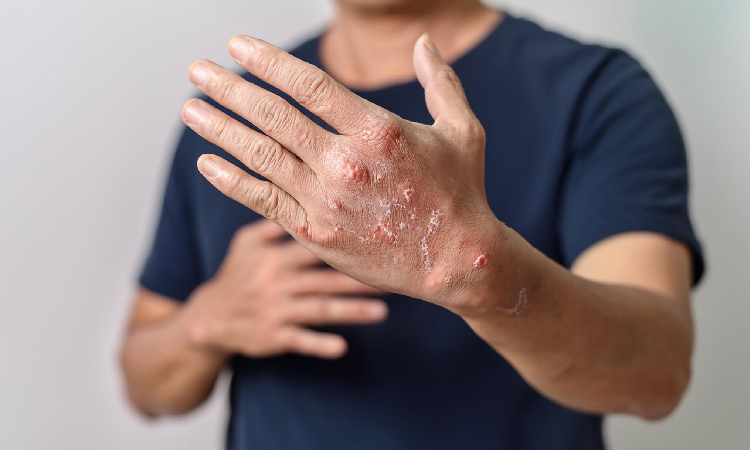
Egzema na dłoniach i twarzy
Skóra dłoni, pomimo tego, że jest grubsza, łatwo ulega przesuszeniu i jest narażona na uszkodzenia bariery ochronnej. Może prowadzić to do pęknięć, zaczerwienienia i bolesnych zmian zapalnych oraz pojawienia się np. egzemy na palcach czy grzbiecie dłoni.
Egzema na twarzy często natomiast wynika z kontaktu z alergenami i substancjami drażniącymi w kosmetykach. Skóra twarzy, szczególnie w okolicach nosa i ust, jest delikatniejsza i szybciej reaguje na czynniki zewnętrzne. Warto unikać zatem nakładania na te miejsca produktów zawierających alkohol i intensywne substancje zapachowe, które mogą nasilać objawy i prowadzić do częstych nawrotów.
Egzema na powiekach, nogach i stopach
Skóra powiek jest wyjątkowo cienka, dlatego nawet niewielkie podrażnienia mogą wywoływać na niej stan zapalny, który objawia się zaczerwienieniem, obrzękiem i łuszczeniem.
Egzema na nogach często pojawia się w wyniku ocierania się ubrań, nadmiernej potliwości i długotrwałego kontaktu ze sztucznymi materiałami. Egzema na stopach może być dodatkowo nasilana przez wilgoć i ograniczoną wentylację.
Jak leczyć egzemę skóry – metody farmakologiczne
Leczenie egzemy skóry opiera się przede wszystkim na łagodzeniu stanu zapalnego, redukcji świądu oraz odbudowie uszkodzonej bariery hydrolipidowej. Dobór terapii zależy od fazy choroby. Inne postępowanie stosuje się w okresie zaostrzenia choroby, a inne w fazie remisji. Farmakoterapia najczęściej łączona jest z odpowiednią pielęgnacją, jednak to właśnie leki pozwalają skutecznie kontrolować aktywny proces zapalny i ograniczać jego konsekwencje.
Sterydy i inhibitory kalcyneuryny
Egzema – jak leczyć? Podstawą leczenia w fazie zaostrzenia są miejscowe glikokortykosteroidy o silnym działaniu przeciwzapalnym, które mogą stosunkowo szybko zmniejszać nasilenie objawów. Wymagają jednak odpowiedzialnego stosowania pod kontrolą lekarza. Alternatywę, stosowaną przede wszystkim na wrażliwe obszary, stanowią inhibitory kalcyneuryny. Nowoczesne maści bezsterydowe działają poprzez hamowanie aktywności komórek układu odpornościowego i ograniczenie produkcji cytokin prozapalnych. Ich zaletą jest możliwość długotrwałego używania.
Leki przeciwhistaminowe i antybiotykoterapia
Sterydy na skórę to nie jedyne rozwiązanie stosowane w przypadku egzemy. Ważną rolę w terapii odgrywają także leki przeciwhistaminowe, które na celu mają przede wszystkim ograniczenie potrzeby drapania przy silnym świądzie dla zmniejszenia ryzyka uszkodzeń naskórka.
W sytuacjach, w których dochodzi do wtórnych zakażeń bakteryjnych, konieczne bywa zastosowanie antybiotykoterapii miejscowej lub ogólnej. Najczęściej dotyczy to nadkażeń wywołanych przez bakterie, które łatwo kolonizują uszkodzoną skórę, np. Staphylococcus aureus (gronkowiec złocisty).
Pielęgnacja skóry z egzemą – rola emolientów
Co na egzemę? Bardzo ważną rolę w codziennej pielęgnacji skóry odgrywają emolienty. Są to preparaty nawilżająco-natłuszczające, które wspierają odbudowę bariery hydrolipidowej i ograniczanie utraty wody z naskórka przy egzemie. Maści, kremy, balsamy i emulsje tego typu stosowane regularnie pomagają zmniejszyć suchość skóry i jej podatność na czynniki drażniące oraz łagodzić świąd. Emolienty wpływają także na poprawę równowagi mikrobiomu skóry. Stosowane codziennie mogą pomóc także wydłużyć okresy bezobjawowe i zmniejszyć częstotliwość nawrotów.
Składniki aktywne: ceramidy, masło shea i niacynamid
Ceramidy są jednym z najważniejszych elementów budujących warstwę lipidową naskórka. Ich niedobór w skórze atopowej prowadzi do zwiększonej przepuszczalności i utraty wilgoci. Masło shea wspiera natłuszczenie skóry i może tworzyć na jej powierzchni warstwę ochronną. Z kolei niacynamid wspomaga procesy ograniczające stan zapalny oraz procesy regeneracyjne.
Jednocześnie coraz częściej w składzie preparatów polecanych na egzemę (kremy, balsamy) stosuje się substancje wpływające na mikrobiom, takie jak Aqua Posae Filiformis, które pomagają przywrócić równowagę bakteryjną skóry.
Zasady kąpieli i mycia skóry atopowej
Przy egzemie zaleca się krótkie kąpiele w letniej wodzie, trwające nie dłużej niż kilkanaście minut. Zbyt długi kontakt z wodą może bowiem nasilać przesuszenie skóry. Do mycia należy używać delikatnych preparatów, takich jak syndety, które nie naruszają naturalnego pH skóry i nie uszkadzają bariery ochronnej. Po kąpieli skórę należy delikatnie osuszyć, unikając pocierania, a następnie w przeciągu kilku minut nałożyć emolient.
Domowe sposoby na egzemę i profilaktyka
Domowe sposoby na egzemę mogą stanowić dodatkowe wsparcie codziennej pielęgnacji i profilaktyki. Pamiętajmy jednak, że nie zastępują one leczenia dermatologicznego. Ich głównym celem jest łagodzenie objawów, takich jak świąd i suchość skóry, oraz wzmacnianie bariery hydrolipidowej.
Duże znaczenie ma utrzymanie odpowiedniego poziomu wilgotności powietrza w domu. Pomocne może być zatem stosowanie nawilżaczy powietrza, szczególnie w okresie grzewczym. Rekomenduje się także noszenie ubrań z naturalnych materiałów (bawełny, jedwabiu), które są przewiewne i delikatne dla skóry.
Dieta a stan skóry
Dla działania przeciwzapalnego i łagodzenia objawów choroby ważna jest też dobrze dobrana dieta, bogata przede wszystkim w kwasy tłuszczowe omega-3, które znajdziemy m.in. w tłustych rybach morskich.
U niektórych osób dostrzegalny może być również związek pomiędzy spożywaniem określonych produktów a nasileniem zmian skórnych. W szczególności dotyczy to alergenów pokarmowych, takich jak mleko, jaja czy orzechy. W takich przypadkach zasadna może okazać się dieta eliminacyjna. Warto jednak wprowadzać ją ostrożnie, najlepiej pod opieką specjalisty.
FAQ – najczęściej zadawane pytania
- Czy egzema mija z wiekiem?
Jak rozwija się egzema? Objawy u niektórych pacjentów mogą z wiekiem stawać się łagodniejsze. Dotyczy to zwłaszcza postaci atopowej. Niemniej jednak egzema ma charakter przewlekły i skłonność do nawrotów, dlatego może też utrzymywać się przez całe życie.
- Czy na egzemę można stosować domowy krochmal?
Kąpiele w krochmalu mogą łagodzić świąd i podrażnienia. Pamiętajmy jednak, że mają one jedynie działanie wspierające i nie mogą zastępować specjalistycznego leczenia dermatologicznego.
- Jakie kosmetyki są bezpieczne dla niemowląt z egzemą?
Najlepiej wybierać delikatne emolienty i syndety dla niemowląt, bez alkoholu, substancji zapachowych i potencjalnych alergenów, przeznaczone specjalnie do skóry atopowej.
- Czy słońce pomaga na zmiany egzematyczne?
Egzema – co to, jak wygląda i jak się ją leczy? Podsumowanie
Jak wygląda egzema? Zdjęcia wyprysku przedstawiają czerwone, suche i niekiedy łuszczące się plamy na skórze, którym mogą towarzyszyć grudki oraz wypełnione płynem pęcherzyki. Pielęgnacja zmian wymaga systematyczności, cierpliwości i świadomego podejścia. Tylko w ten sposób możemy zahamować objawy egzemy. Leczenie opiera się przede wszystkim na natłuszczaniu skóry przy pomocy emolientów, unikaniu czynników drażniących i miejscowym stosowaniu maści z kortykosteroidami lub inhibitorami kalcyneuryny dla ograniczania stanu zapalnego. Niezwykle ważna w tym zakresie jest współpraca z lekarzem specjalistą, który pomoże nam dobrać odpowiednie leczenie i dostosować je do naszych indywidualnych potrzeb.